総合南東北病院 循環器科 科長/東京クリニック
小野正博先生に聞く 循環器疾患—最新の検査と治療法
心臓疾患と血管 早期発見の重要性と循環器科の最新治療

一般財団法人 脳神経疾患研究所 附属 総合南東北病院 循環器科 科長
心臓・循環器センター 副センター長
小野 正博 先生
Dr. Masahiro Ono
![]()
 |
○医学博士
【 専門科目 】 【 Profileプロフィール 】 |
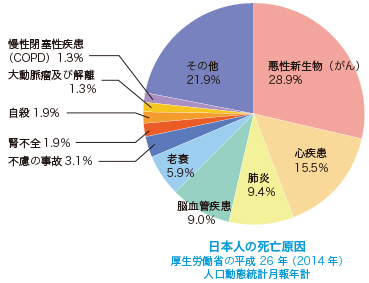
現在、日本人の死因第1位はがん。2位が心疾患で、3位が肺炎、4位が脳血管疾患です。
しかし、心疾患、脳血管疾患に大動脈瘤などを合わせた血管に由来する病気の総数を見ると、第1位のがんとほぼ同じになることが分かります。
つまり、動脈硬化などの血管の状態が、健康を左右する大きな要因となるわけです。
こうした血管の領域を扱うのが循環器科。小野正博先生は特に心臓が専門で、カテーテル治療を得意としています。
「循環器病は、生活習慣と深く関係していますから、心疾患が本当に問題になってくるのはこれからの世代。日本人の食生活環境が欧米化して、肥満や動脈硬化を促してきたからです」
事実、最近では30代、40代の若さで心筋梗塞になるケースも増えているそうです。
では、どうすれば血管の健康を維持し、心筋梗塞などを予防することができるのでしょうか。
総合南東北病院心臓・循環器センター副センター長を務め、東京クリニックでも外来診療にあたる小野正博先生に、循環器疾患と検査・治療をめぐる状況についてうかがいました。
生活習慣病としての循環器病
循環器病、特に狭心症、心筋梗塞など心血管系の疾患は年々増えています。危険因子はコレステロール高値、高血圧、糖尿病など。これらの因子は動物性脂肪や塩分のとりすぎなどの食生活、運動不足、喫煙などの生活習慣と深く関係しています。
これらは、ひとつだけでも心臓病の危険因子になりますが、いくつかの因子が重なったメタボリックシンドロームの状態になると、動脈硬化が急速に進み、心臓病になりやすくなります。
特に狭心症や心筋梗塞などの「虚血性心疾患」は心臓に血液を送る血管(冠動脈)が動脈硬化によって詰まり、酸素や栄養が心臓に十分行き渡らなくなるために起こります。
肥満は良くないです。ちょっと体重を落とすと血圧も下がり、いろいろな検査数値も改善することが多いので、肥満を防止するよう心がけてください。
そもそも、人間は飢餓との戦いで生き残ってきました。体は饑餓に備えるように出来ています。それが飽食の時代になって常に食べ物がある。矛盾です。その結果、肥満になって血圧が上がるし、糖尿病になる。コレステロール値が上がり、ひいては動脈硬化が促進される。
そういう問題だと思います。これからの時代は、そうした環境で生きてきた人たちが高齢になっていくわけです。ですから、心疾患がぐんと増えていく可能性が出てきます。
沖縄はこれまで長寿県と言われてきましたが、最近はそうでもなくなってきました。何故かと言うと、欧米の食生活が真っ先に入ってきたのが沖縄だから、と言われています。沖縄では死亡原因として心臓病がだんだん増えてきました。ある意味で、これからの日本の病気の状況を20年くらいリードしているわけで、心疾患はこれから日本全土で増えていくと思います。
心臓の病気も早期発見が第一
心臓の病気も早期発見が大事です。生活習慣の改善はもちろんですが、早く異常を見つけることが何よりです。
昔は心臓の血管をきちんと診断することはできませんでしたが、今はカテーテル検査で診断が可能です。さらに最新の64列マルチスライスCTでは、心臓カテーテルに代わるような冠動脈造影検査を行うことができます。時代は進んでいます。かつては医者の勘とわずかな検査。検査機器もレントゲンや心電図しかありませんでしたが、機器の進化によって精度の高い画像を見て診断ができるようになっています。
治療では、身体に負担がかからないカテーテル治療が広く普及していますし、程度が軽ければ薬物療法だけでも十分な効果が得られるようになってきました。
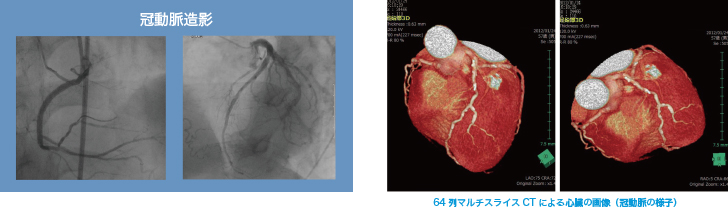
写真左:冠動脈造影冠動脈の状態を見る検査で、狭窄の様子を見ることができます。
写真右:冠動脈造影64列マルチスライスCTによる心臓の画像(冠動脈の様子)
血圧などの薬の進化は想像以上
優れた薬が次から次に出てきています。血圧や血管の薬を飲むのと飲まないのと、どちらが良いかと言えば、今の時代は明確に飲んだほうがいいと言えます。
薬を飲んでいる人が不健康なわけではないし、飲まない人が健康なわけでもありません。実際、ある種の血圧の薬を飲んでいる人と飲まない人とを比べると、心筋梗塞の発生率は薬を飲んでいる人の方が明らかに低いのです。
薬は進化しています。これまでは副作用が心配されることもありましたが、今は明らかに副作用以上の利点があるものだけが薬として残ってきています。効くのか効かないのか分からないようなものは淘汰されてきています。
サプリメントを盛んに飲んでいる方も多いと思いますが、医療機関で処方された薬をきちんと飲むのも、血管のアンチエイジングとお考え下さい。
心臓にできた血栓が脳の血管をつまらせて引き起こす脳梗塞
脳梗塞の原因のひとつとして「心房細動」という言葉を聞いたことがあるかと思います。これは、心臓の血栓が原因で脳梗塞になるというものです。
心房細動とは、心臓の筋肉を収縮させる電気信号が統一性を失って、細かく無秩序に動く不整脈の状態になることです。これは昔からあって、70歳を過ぎると6〜7%の方に見受けらますが、重大な心疾患としては扱われてきませんでした。
心房細動が原因で心臓にできた血栓が脳の血管を詰まらせ、最終的には脳梗塞を引き起こします。
時代は変わってきました。心房細動と脳梗塞の関係は明らかだし、それに対する予防医学も確立されてきています。
カテーテル治療は患者さんの体への負担が軽減できます

心房細動によって引き起こされる脳梗塞を予防する薬の開発も進んでいます。
これまでは血液をさらさらにするワーファリンというものが使われてきましたが、ここ1〜2年で新しい薬が出てきました。脳梗塞を予防する力も強く、出血のリスクも少なくなる可能性があります。
今後は心房細動もカテーテルで治す時代になってくるでしょう。まだ、発展段階の治療ですが、全国的に症例数は増えてきています。
虚血性心疾患で用いられるカテーテル治療は、経皮的冠動脈インターベンション(PCI)と呼ばれます。今から30年くらい前に誕生しました。
カテーテル治療はおよそ10年周期で革命が起きてきました。
最初はただのバルーンを血管に入れて塞がったところを広げるというものでした。ところが、バルーンで広げただけでは血管が塞がってくる可能性があるので、それを金属で支えるステントが開発されました。1990年代のことです。しかし、結局は金属が細胞を押しつぶすわけですから、そこには必ず炎症が起きてしまいます。炎症が起きると細胞が増殖してくるので、一度ステントを入れても再狭窄が起きて、また狭くなってしまいます。
再狭窄を予防しようということで、今は薬剤溶出性ステントというものを用いています。免疫抑制剤、つまり細胞増殖を抑制する薬を塗ったステントを使います。
カテーテル治療では、大腿部の付け根の鼠蹊部(そけいぶ)からカテーテルを入れていました。現在はだいたい7〜8割が手首の橈骨動脈(とうこつどうみゃく)から行います。血管が細いので医師の技術を要しますが、治療後の止血も比較的簡単にできますし、患者さんへの負担は軽くなります。
治療後すぐ歩くことができて、治療は実質1泊2日でも可能です。ただし安全を期して経過を見るので2泊くらいの入院になりますが、長くても1週間以内には退院できるようになっています。
急性期医療の多くは脳か心臓に関わるものですが、狭心症、心筋梗塞は循環器科が担います。ですから、カテーテル治療の半分ほどは救急医療で行っています。それではすまないようなケースは、外科手術になります。
がんでも心臓の病気でも予防するという意識が大切
心臓の病気は診断も正確になっています。薬や機器も進化していて、事前予防ができるようになってきました。
逆説的ですが、一番困るのは自分が健康だと思っている人かもしれません。健康だから健診も受けない。予知も予防のチャンスもなくなってしまいます。
がんの場合もPET検査を受けたら手遅れ、というのはつらいです。だからこそ、早期発見の考え方が浸透すべき時代です。
Quality of Lifeの意味は、生活の質を重視して、高齢になっても健康寿命が保てるということです。
がんでも心臓の病気でも、予防するという意識が必要です。最低でも年に一度のPETがんドックと人間ドックは受けるようにしてほしいと思います。
ドックを受診される方で、気になる方には循環器科として診療もしています。場合によっては心臓のCT検査も有意義です。
CT検査は年に1〜2回程度なら放射線量も許容範囲です。病気を早期発見できずに重篤化するよりも、プラスの面の方が大きいと言えます。最新の機器は進化して撮影時間が短くなり、被ばく量も減っています。
循環器科は特別な診療科ではなくて、皆さんにとっては親しみが持てる診療科だと思います。私たちは必ず聴診をして胸の音を聞くのが当たり前です。昔の医者は皆そうでした。患者さんの話を聞いて、その延長で診察します。
画像や数値だけで終わりというのではなくて、直接患者さんの体に触れる診療が前提ですから、コミュニケーションも成り立ちやすいと思います。
今年夏には「新百合ヶ丘総合病院」がオープンします。東京駅前には診療の羅針盤「東京クリニック」があり、中野区には急性期とリハビリを担う「総合東京病院」があります。心臓においても、皆さんの安心な毎日を支える環境が整いつつあると思います。

